Les addictions… Elles sont nombreuses. Insidieuses. Souvent déroutantes. On en parle à demi mot sans vraiment comprendre les tenants et les aboutissants de ce fléau. De nombreuses questions se posent : Comment agir et réagir face à une personne “addict” ? Va-t-elle guérir ? Que faire en cas de rechute ? Nous avons rencontré le Dr Tony Romuald afin de mieux cerner cette problématique.

De retour en Guadeloupe après ses études de médecine, le Docteur Tony Romuald, originaire de Trois-Rivières est interpellé par la problématique des addictions – au crack notamment – au sein des urgences du CHU.
Médecin hospitalier en addictologie en Guadeloupe depuis 24 ans, il est responsable d’une unité qui prend en charge toutes les addictions via une équipe pluridisciplinaire qui regroupe médecins, psychologues, assistantes sociales et infirmières. Il intervient également dans la formation à l’Université de Guadeloupe sur certains diplômes.
Enfin, il est coordinateur de la mission addiction au sein du GIP-RASPEG depuis 16 ans.
Bonjour Dr Romuald. Qu’est-ce qu’une addiction et quelles sont-elles ?
Il existe de nombreuses addictions : les addictions avec substances licites (tabac, alcool ou médicaments détournés de leur usage). Il y a également les addictions avec substances illicites comme le cannabis, le crack, la cocaïne, l’héroïne, le LSD, les amphétamines etc..
À côté de ça il y a les addictions sans substance comme le jeu pathologique, l’addiction à Internet, au sexe, au sport, les actions compulsives telles que les troubles du comportement alimentaire qui sont des situations utilisées par les personnes pour notamment résoudre certaines difficultés de la vie.
Comment devient-on addict ?
Pour qu’il y ai addiction, il faut qu’il y ai un intérêt à avoir le comportement ou à prendre la substance. Cet intérêt peut être de donner du plaisir, c’est le cas de beaucoup de substances et de comportements initialement. Il peut également soulager ou encore favoriser la gestion d’émotions particulières telles que la tristesse, les angoisses par exemple. On a un intérêt à prendre la substance. On répète la consommation ou le comportement qui va aller stimuler le circuit de la récompense et c’est à travers cela que va se développer la dépendance.
La dépendance c’est le fait de ne pas pouvoir se passer d’un comportement. Quand on arrête, des symptômes physiques et/ou psychiques apparaissent. C’est ce qu’on appelle la dépendance physique ou psychique. La dépendance c’est aussi le fait de continuer le comportement alors qu’on est conscient des conséquences négatives. Les conséquences négatives, c’est par exemple le fait que j’ai perdu ma retraite du mois au Casino, j’en suis conscient mais je continue à jouer. Les conséquences négatives, c’est aussi avoir une pancréatite – une inflammation du foie due spécifiquement à la consommation d’alcool – et continuer à boire alors que je connais l’origine de mon mal… La dépendance c’est par conséquent l’impossibilité de contrôler un comportement visant à donner du plaisir ou à soulager la personne.
Quelle est l’origine, la genèse de l’addiction ?
Au départ, on peut expérimenter un comportement sans véritablement savoir pourquoi. Ensuite, on se rend compte qu’en prenant ce produit là, ça me change, ça me donne du plaisir. Je retrouve du bien-être ou du mieux-être… Et donc, je répète le comportement et c’est la répétition du comportement qui va permettre l’installation de la dépendance. Ça veut dire que les adolescents qui boivent de l’alcool – l’adolescence est un moment de curiosité, d’expérimentations – ne vont pas tous devenir addicts. Ils auront éventuellement une consommation problématique. Cependant, la fin de l’adolescence favorisera un comportement plus raisonnable, plus contrôlé pour certains. Les autres passeront à des comportements plus problématiques qui auront des conséquences sur la santé, les obligations, la société etc…

Comment détecter l’addiction chez mon enfant, chez mon conjoint, chez un proche ? Quels sont les signes avant-coureurs ?
En fonction de l’addiction, on peut avoir des signes directs – par exemple j’ai bu donc régulièrement je suis un peu titubant ou régulièrement je sens l’alcool, je suis un peu différent et des signes indirects, – je suis un peu excité si c’est de la cocaïne.
Il peut également y avoir une difficulté à respecter les obligations habituelles (travailler, faire mes leçons) et au fur à mesure il y aura des signes plus évidents qui vont inquiéter les proches. Il y a donc quelque chose qui va alerter d’autant que la personne va continuer le comportement malgré le fait qu’on lui ai parlé. Cette dernière va s’inscrire dans une attitude de plus en plus visible parfois marquée de conséquences de plus en plus graves.
D’où l’idée, à ce stade, d’interpeller des professionnels. Initialement si consulte un professionnel qui modifie le comportement rapidement c’est qu’il n’y avait peut-être pas d’addiction. Si la personne a du mal, on peut commencer à imaginer qu’il y a peut-être quelque chose autour de la dépendance.
C’est très important de repérer les signes directs des consommations et les signes indirects qui influent sur la vie personnelle, familiale, professionnelle ou scolaire. On peut également avoir des signes physiques tels que les yeux rouges, synonymes – parfois mais pas toujours – de consommation de cannabis.
Il faut interroger la personne renfermée sur elle-même, souvent seule dans sa chambre, la personne qui change, qui devient plus agressive ou plus apathique, qui enregistre des baisses de notes etc… Ce sont des signes qui doivent alerter en termes de mal être. Il faut s’interroger, questionner en restant bienveillant, dans le respect de l’autre et (dé)montrer qu’on est inquiet. En fonction de ces signes, il faut contacter un professionnel qui peut-être le médecin traitant, un professionnel de santé ou encore une structure.
Au mieux aujourd’hui il y a le GIP-RASPEG au 0590 47 17 00 qui vous orientera en fonction des difficultés rencontrées.

Que faire dans le cadre du repérage tardif d’une addiction ?
Dans le cas où la personne est déjà dépendante par exemple : elle vient aux urgences en vomissant et en disant qu’elle souffre à l’abdomen. Elle finit par avouer qu’elle boit un peu. On découvre deux choses : une dépendance à l’alcool d’une part et une pancréatite aiguë d’origine alcoolique d’autre part, conséquence directe de son addiction à l’alcool. Prenons le cas d’un jeune addict au cannabis. On peut constater des troubles du comportement, des hallucinations, des signes de paranoïa et donc parfois le cannabis permet de révéler une pathologie qui aurait pu se déclencher bien plus tard. Tout ceci entre dans le champ des possibles.
À quel moment interviennent comorbidité et risques suicidaires ?
Toutes les pathologies psychiatriques ou troubles psychotiques notamment la schizophrénie, les troubles de l’humeur comme la dépression, la bipolarité, des troubles anxieux, des troubles de la personnalité sont des facteurs de risques d’addiction.
On sait que plus de 50% des personnes qui boivent peuvent avoir un trouble psychiatrique. On sait également que plus de 50% des personnes qui ont justement un trouble psychiatrique peuvent avoir une addiction. C’est tellement fréquent, l’un est tellement associé à l’autre, que l’on parle de comorbidité. Donc devant toute addiction il faut rechercher un trouble psychiatrique et devant tout trouble psychiatrique il faut rechercher une addiction. L’un va aggraver l’autre et du coup les risques suicidaires que l’on voit chez les personnes qui ont cette comorbidité se rencontrent plus fréquemment. Le risque de suicide chez une personne qui a une addiction et un trouble psychiatrique est plus fréquent que si la personne a une addiction seule ou un trouble psychiatrique seul.
Addiction et comorbidité psychiatrique entrainent le risque suicidaire. Le passage à l’acte est plus facile parce que l’addiction va aggraver la situation.
Est-il véritablement possible de guérir ?
Bien sûr !
La guérison n’est pas la même que lorsqu’on a une appendicite… Cela va prendre du temps en fonction de la substance très probablement mais surtout de la personne dans son histoire personnelle, dans son histoire familiale. Il y a parfois des rechutes, des stagnations mais on a des personnes qui s’en sortent, des personnes qui ont fait la paix avec leur histoire. Encore une fois, l’addiction ne vient pas comme ça. On ne décide pas un beau jour de devenir addict. Il y a parfois des histoires personnelles souvent très lourdes, très chargées émotionnellement pour lesquelles on devra aider la personne à faire la paix avec elle-même, la paix avec son histoire, à mieux s’affirmer, à mieux s’estimer. Il s’agit de trouver un équilibre dans notre société qui est parfois stressante. Comment gérer le stress et les angoisses que nous impose notre société en ces temps de COVID par exemple ? Ce n’est pas évident ! Il y a des gens qui peuvent ne pas savoir comment faire qui trouvent dans la substance un moyen de s’éloigner du contexte.

La pandémie a-t-elle favorisé les addictions et les rechutes ?
Totalement. J’ai quelques patients qui ont tenu. Pour d’autres ça a été plus compliqué… Parce que c’est compliqué d’être enfermé chez soi, d’être dans la crainte, d’être confiné. Il y a plein d’informations et beaucoup d’interrogations ; entre je serai contaminé, je suis à risque ou pas, je veux voir mes parents mais je ne vois plus personne, je n’ai plus de relations sociales… C’est compliqué même lorsqu’on n’a pas de difficultés alors c’est encore plus complexe lorsqu’on a déjà des troubles, des difficultés psychiques, du mal à gérer ses émotions. Donc oui cette période Covid est un grand facteur de risques. Mais c’est également l’occasion pour certains, qui ont su s’adapter, qui ont su accepter – parce qu’on n’a pas le choix – de rebondir.
Parlons maintenant prise en charge. J’ai conscience de l’addiction. Je veux accompagner un proche. Comment procéder ? Quelles seront les étapes ?
La personne addict vient très rarement consulter seule. Il y a très souvent une injonction de la femme, de la mère, de l’Éducation Nationale voire de la Justice – qui pousse la personne à consulter. Il est possible de voir la médecin traitant. Autre possibilité, s’adresser à un CSAPA (Centre de Soins, d’Accompagnement et de Prévention en Addictologie) ou encore consulter au service Addictologie que ce soit au CHU de Guadeloupe ou dans autre hôpital. On va faire le point avec la personne pour voir si il y a vraiment une addiction, laquelle et évaluer le stade motivationnel du patient. Vouloir agir ne veut pas dire être en capacité d’agir. Il faudra l’aider à agir. Ensuite, s’il s’agit d’une substance psychoactive qui entraîne une dépendance physique comme l’alcool, on mettra en place un traitement du sevrage physique. La personne sera ensuite prise en charge sur le plan motivationnel, en thérapie comportementale et cognitive en identifiant les facteurs de déclenchement, les facteurs favorisants, les émotions et pensées qui vont avec, les comportements qui sont directement liés pour l’aider à maintenir son action qui consiste à arrêter un comportement problématique.
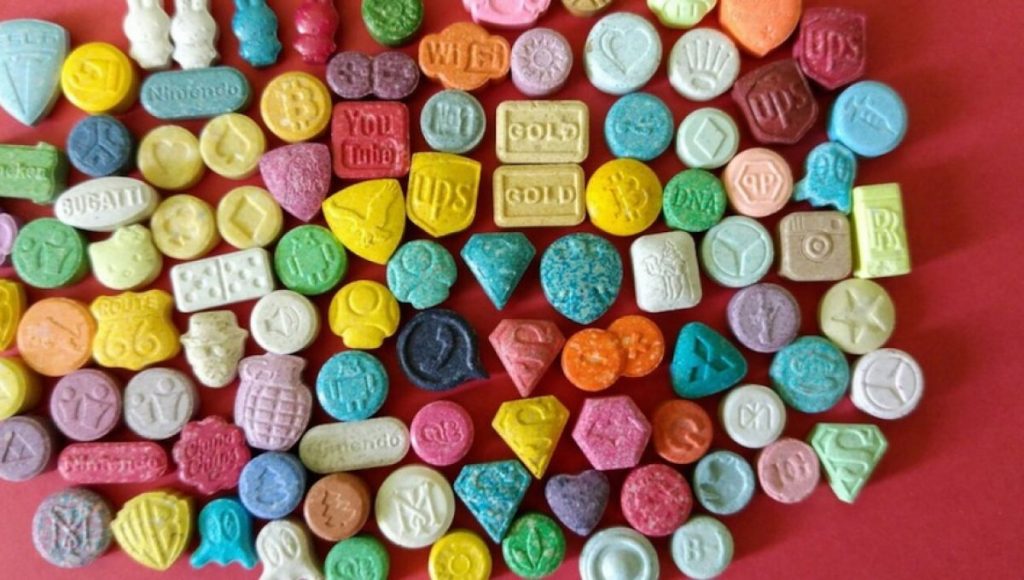
Le rapport 2020 de l’Observatoire Français des Drogues et des Toxicomanies intitulé “Drogues et addictions dans les Outre-Mer, État de lieux et problématiques” fait état de l’arrivée sur le territoire de nouvelles drogues MDMA, Ecstasy et autres. Quelle lecture avez-vous de cet état de fait sur le terrain ?
Il y a une émergence et une propension à gouter de nouveaux produits. Pour l’instant cette émergence de nouveaux produits est très mineure par rapport aux addictions telles que l’alcool, le tabac et le cannabis. Cependant, il faut savoir qu’il existe en Guadeloupe des réseaux spécifiques et très fermés, des soirées spéciales où ces nouveaux produits circulent.
Pour conclure, quel message voudriez-vous transmettre aux parents ?
Aux parents, je dirais que l’addiction est un vrai problème mais ce problème doit être vu et pointé de façon toujours très respectueuse. Il faut se garder d’être infantilisant. On peut ne pas savoir comment faire. C’est également normal parfois de se sentir abattu. Mais une mauvaise approche peut aggraver la situation. Quand on ressent tout cela, pensez qu’il y a des professionnels. Vous pouvez appeler le GIP-RASPEG au 0590 47 17 00 qui va vous orienter sur l’ensemble des structures sur Basse-Terre, Pointe-à-Pitre et Saint-Martin. On est là. Avec une écoute particulière, toujours dans le respect de l’autre, toujours en faisant ressortir des éléments de valorisation. Les personnes addicts se sentent dévalorisées par elles-mêmes, par la société ou encore par leur entourage et tout cela peut devenir un facteur aggravant. C’est donc là que le GIP-RASPEG entre en jeu. Vous y trouverez des professionnels formés. Des professionnels qui sont à l’écoute. N’hésitez pas à nous contacter. Il ne faut pas avoir honte. Il ne faut pas se sentir coupable. Ce n’est pas une fatalité. Il y a des possibilités de s’en sortir.









